〒146-0083
東京都大田区千鳥1丁目21−5 メディカルパレス千鳥 2F
電話番号9:30〜13:00/15:00〜18:30(日・月休診)
〒146-0083
電話番号9:30〜13:00/15:00〜18:30(日・月休診)
睡眠時無呼吸症候群(SAS)は、いびきだけでなく、日中の眠気、集中力低下、疲労感、そして高血圧や糖尿病などの合併症リスクが心配な病気です。気になる症状がある場合は、早めに医療機関を受診し、医師の診断を受けることが大切です。
適切な治療(CPAP療法など)によって症状を改善し、合併症のリスクを下げることが可能です。
このページでは、睡眠時無呼吸症候群(SAS)について原因や症状、治療法について解説します。原因や症状別の対処法や自分でできる対策もご紹介します。試してみたい方は、ぜひ参考にしてください。
「睡眠時無呼吸症候群」治療の特徴
呼吸器内科専門医として、睡眠時無呼吸症候群の経験が豊富な医師が診察いたします
CPAP療法はもちろん、患者さんに合わせてほかの治療法もご提案可能です
検査機器は自宅に送付しますので、手間なく検査ができます

睡眠時無呼吸症候群(SAS)とは眠っている間に、呼吸が何度も止まったり弱くなったりする病気です。
いびきや日中の強い眠気の原因となり、高血圧・不整脈・脳卒中・心筋梗塞など生活習慣病のリスクを高めます。

院長
竹島 英之
睡眠の質が悪いと、心身ともに辛いですよね。
睡眠時無呼吸症候群は、放置することで大きな病気にもつながりますし、適切な治療をすることで睡眠の質が劇的に改善します。
より良い毎日を一緒に目指していきましょう。
閉塞性睡眠時無呼吸(OSA)では、睡眠中に上気道が部分的または完全に閉塞されることによって呼吸が止まる現象が見られ、その後に覚醒や過呼吸が何度も発生します。
症状としては、日中の過度の眠気や不安定な状態、いびき、繰り返しの覚醒、起床時の頭痛などが考えられます。
首やのどの周りの筋肉が緩んで気道を塞いでしまうことで起こります。
特に、以下のような特徴がある人がなりやすいです。

肥満は閉塞性睡眠時無呼吸症候群の最も一般的な原因の1つです。
肥満の人は、首や喉の周りに脂肪がつきやすく、睡眠中に気道が狭くなったり、塞がったりしやすいため、OSAのリスクが高まります。

身体の構造的な問題による原因もあります。
加齢により、喉や舌を支える筋肉の力が弱まります。これにより、睡眠中にこれらの筋肉が弛緩し、気道が狭くなったり塞がったりしやすくなります。
加齢によって気道周囲の組織が変化することで、気道が狭くなることがあります。また、舌の肥大や扁桃肥大なども、加齢とともに起こりやすいため、OSAのリスクを高めます。
脳の呼吸中枢の機能障害により、睡眠中に呼吸が止まる病気です。通常、呼吸は脳の指令によって自然に行われますが、中枢性睡眠時無呼吸ではこの指令が途絶え、呼吸が一時的に停止します。
中枢性睡眠時無呼吸は、心臓の病気、特に心不全が原因で起こることがあります。
心不全があると、全身への血液の供給が減少し、呼吸を調整する中枢が不安定になってしまいます。
そのため、睡眠中の呼吸が乱れやすくなり、体が低酸素状態になることで、中枢性睡眠時無呼吸が発症することがあるのです。
中枢性睡眠時無呼吸症候群の原因となる脳の疾患には、以下のようなものがあります。
脳梗塞や脳出血など、脳血管の障害によって呼吸中枢が損傷を受けると、呼吸の指令がうまく伝わらなくなり、無呼吸を引き起こす可能性があります。
脳腫瘍が呼吸中枢を圧迫したり、機能を阻害したりすることで、無呼吸が生じることがあります。
脳や髄膜の炎症によって、呼吸中枢が機能不全に陥ることがあります。
脳の形成異常など、先天的な脳の疾患が原因で、呼吸中枢の機能が低下することがあります。

院長
竹島 英之
以下のような症状が気になる方は、負担の少ない簡易検査もありますのでお気軽にご相談ください。

睡眠時無呼吸症候群のいびきは、単なる「音」だけでなく、気道が狭くなっているサインです。気道の筋肉がゆるむことで空気の通り道が狭くなり、呼吸のたびに粘膜が振動して大きないびきが生じます。とくに以下の特徴がある場合は注意が必要です。
いびき自体は自覚しにくいため、他人からの指摘が重要な発見の手がかりになります。

睡眠時無呼吸症候群では、夜間に何度も無意識に目覚めている(覚醒反応)ため、実際に眠った時間が短くなります。これにより、以下のような症状が現れます。
車の運転や会議中の居眠りなど、事故につながるリスクもあります。仕事や学業に支障をきたすレベルの疲労感が続く場合、単なる過労ではなく睡眠時無呼吸症候群が疑われます。

慢性的な睡眠の質の低下により、脳の前頭葉や海馬の機能が影響を受けます。
など、認知機能全体のパフォーマンス低下がみられます。仕事の効率が下がる、注意力が続かないなどの症状が現れることも少なくありません。

酸素不足と二酸化炭素の蓄積が原因とされています。主に以下のような特徴があります。
この頭痛は、慢性化して気づかない人も多いですが、毎朝のように続く場合は睡眠時無呼吸症候群を疑う重要な兆候です。

十分な睡眠がとれないことで、自律神経が乱れ、ホルモンバランスも崩れやすくなります。これにより以下のような精神的症状が生じます。
うつ病や不安障害と診断される前段階で、実は睡眠障害が関係しているケースもあります。精神面の不調が長引く場合は、睡眠の質を見直すことも重要です。
睡眠時無呼吸症候群の治療は、症状の重症度や原因に応じて選ばれます。最も一般的な治療は「CPAP(持続陽圧呼吸療法)」で、重症例に有効です。軽症〜中等症ではマウスピースが検討されることもあります。また、解剖学的な問題(扁桃肥大など)が原因の場合には、外科手術が適応されることもあります。いずれも医師の診断と専門的な検査に基づいて選択されます。
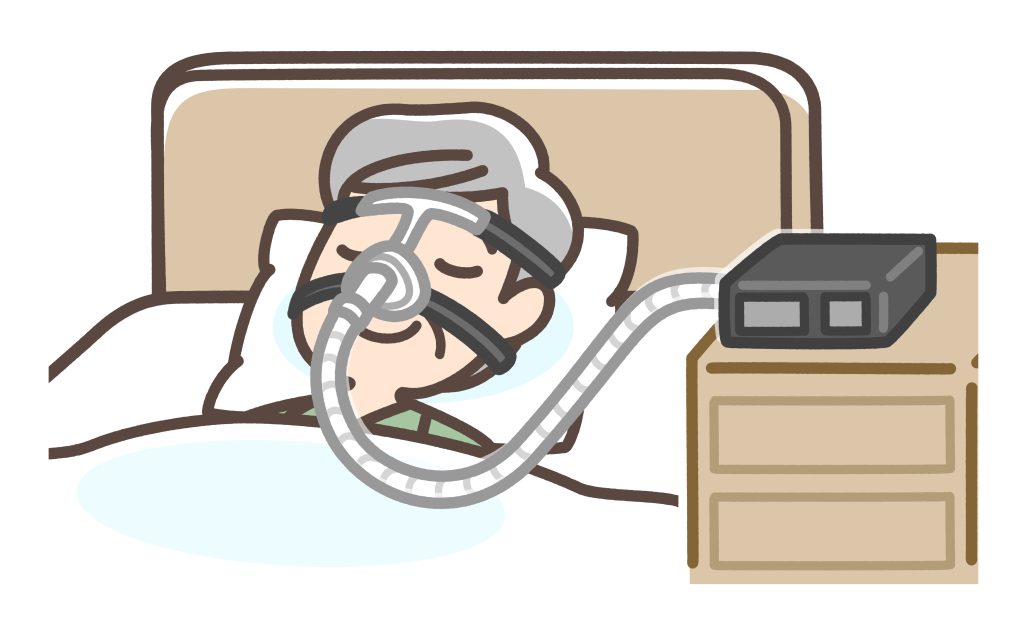
CPAP(Continuous Positive Airway Pressure)療法は、睡眠中に鼻に装着したマスクから空気を送り込み、気道に圧力をかけて開存させる治療法です。気道が閉塞しないように常に陽圧をかける治療法です。無呼吸を効果的に防ぐため、中等症~重症の睡眠時無呼吸症候群に第一選択として用いられます。使用を始めると、いびきや日中の眠気が劇的に改善するケースも多く、心血管疾患の予防効果も期待されています。毎晩の使用が必要ですが、副作用が少なく、長期管理に適した方法です。
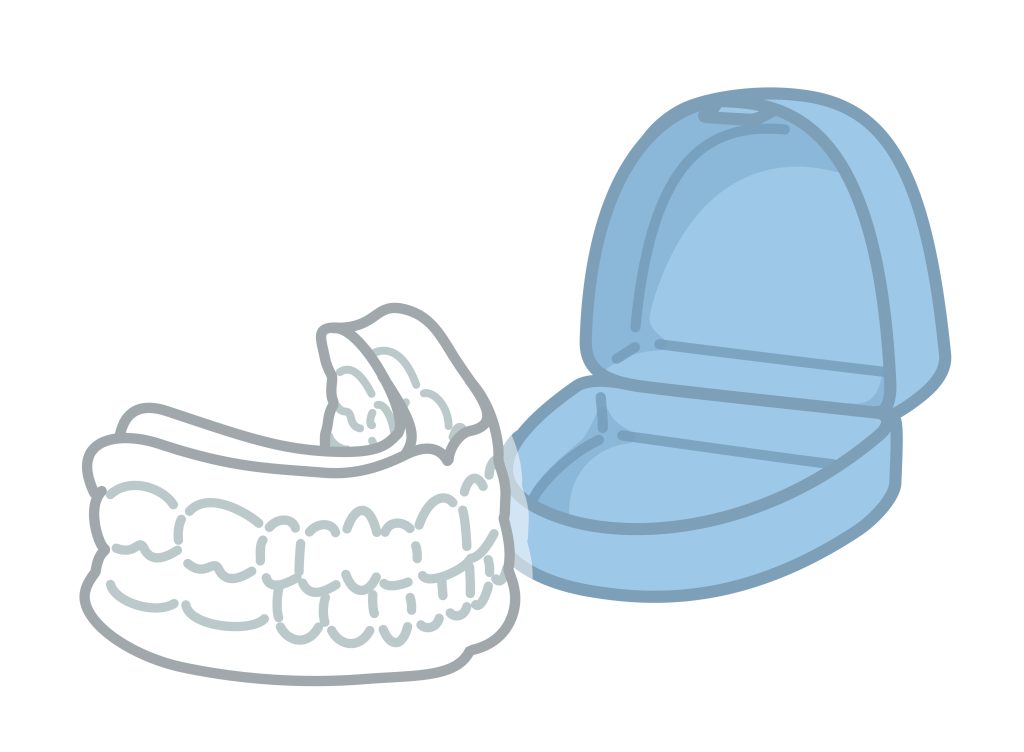
軽症〜中等症の睡眠時無呼吸症候群に対して用いられる治療法で、就寝時に装着して下あごを前方に固定することで、気道の閉塞を防ぐ仕組みです。オーダーメイドの装置で、CPAPに比べて装着が簡便で携帯もしやすいのが利点です。ただし、効果には個人差があり、重症例や肥満が強い場合は十分な効果が得られないこともあります。歯科医師と連携しながらの定期的な調整が重要です。
当院でマウスピースの治療をご選択の場合は、信頼できる歯科の連携医療機関にこちらから責任をもってご紹介させていただきます。
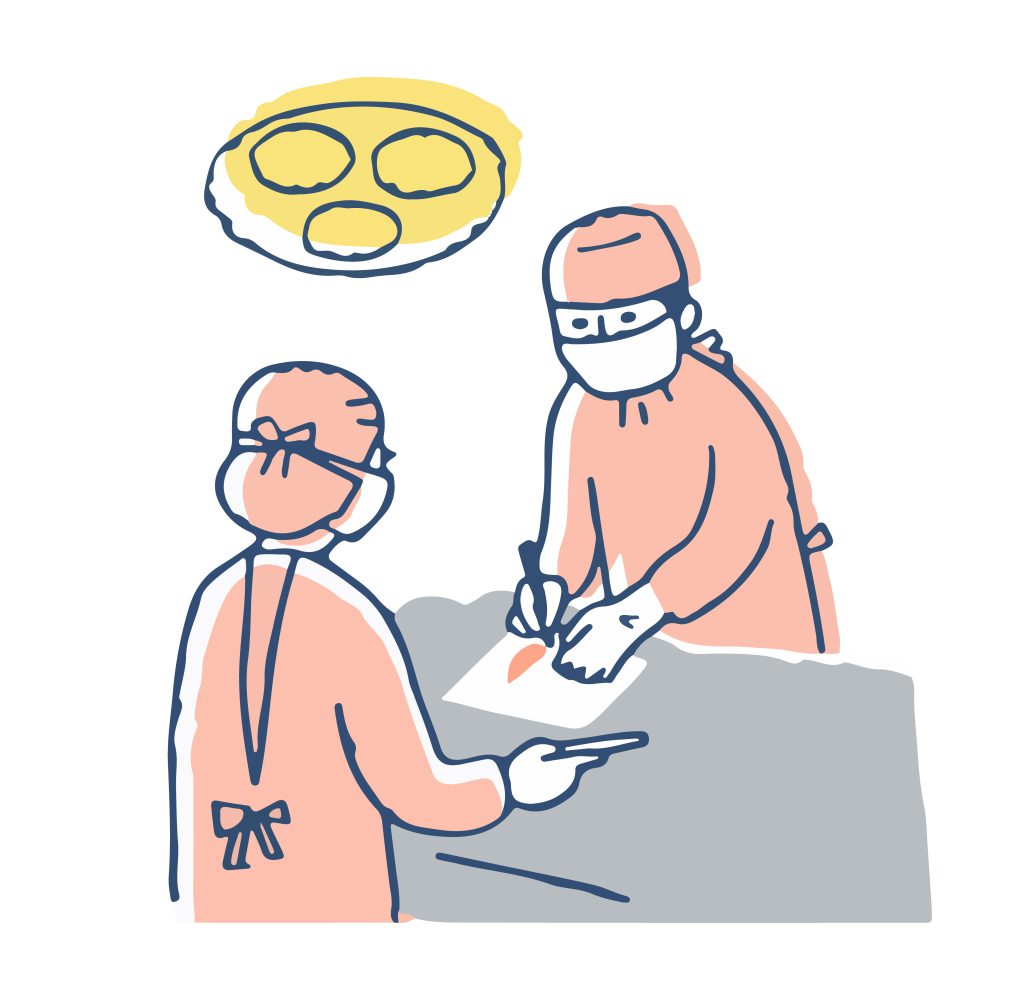
外科的治療は、扁桃腺の肥大やアデノイド、鼻中隔の湾曲、顎の骨格など構造的な異常が無呼吸の原因となっている場合に検討されます。代表的な手術には、口蓋垂・軟口蓋の切除(UPPP)や扁桃摘出術、鼻中隔矯正術などがあります。手術によって気道の通りを物理的に改善しますが、完全な効果が得られないケースや再発の可能性もあるため、慎重な判断が必要です。
当院で外科手術での治療をご選択の場合は、信頼できる耳鼻科の連携医療機関にこちらから責任をもってご紹介させていただきます。
睡眠時無呼吸症候群の対処には、医療的な治療とあわせて生活習慣の見直しが重要です。特に軽症や中等症では、日常の習慣を改善することで無呼吸の頻度を減らせることがあります。体重管理や飲酒・喫煙の制限、睡眠環境の整備といった基本的な対処が、症状の悪化防止や治療効果の向上につながります。医療的な治療と合わせて取り組むことで、長期的な健康維持が期待できるでしょう。

肥満は睡眠時無呼吸症候群の最大の危険因子のひとつであり、特に首まわりに脂肪が蓄積すると気道が圧迫されて無呼吸が起こりやすくなります。体重を5〜10%減らすだけでも症状が改善するケースがあります。BMI*が高い場合は、無呼吸の程度も重くなりやすいため、食事の改善と運動習慣の見直しが基本です。医師や栄養士の指導のもとで計画的に減量を行うことが推奨されます。
BMI*とは、Body Mass Index(ボディマス指数)の略で、肥満度を表す国際的な指標です。身長と体重から算出され、肥満や低体重(痩せ)の判定に用いられます。BMIは「体重(kg)÷身長(m)÷身長(m)」で計算されます。

アルコールは睡眠中に喉や舌の筋肉をゆるめ、気道が閉塞しやすくなるため、就寝前の飲酒は無呼吸を悪化させます。また、喫煙は気道に炎症を起こし、慢性的な粘膜の腫れによって気道が狭くなるリスクがあります。
睡眠時無呼吸症候群の症状がある場合は、飲酒を控えるとともに、できるだけ禁煙または節煙を心がけることが重要です。これらの習慣の改善は、他の健康リスクの予防にもつながります。

睡眠時無呼吸症候群では、すでに睡眠が分断されやすいため、少しでも質の高い睡眠を確保する工夫が重要です。
規則正しい就寝・起床時間、快適な寝具、適切な室温・照明などが基本です。また、仰向けよりも横向きの姿勢で寝るほうが気道が確保されやすく、無呼吸を軽減できることもあります。日中の昼寝を控える、寝る前にスマホを見ないなどの習慣も、睡眠の質を高める対処法として有効です。
当院の睡眠時無呼吸症候群治療について

呼吸器科の専門医
兼 指導医在中
完全予約制
待合室から個室にて対応
土曜日も
17時まで診療
内科の専門医が常駐。精密検査とデータに基づく的確な診断で、ベストの治療をご提案いたします。院内すべてがバリアフリー対応。完全個室で、診察・治療まですべてそのお部屋で完結。
当院の睡眠時無呼吸症候群治療では、CPAP治療に対応しております。
その他の治療法も、信頼できる提携医療機関へご紹介可能です。まずはお気軽にご相談ください。